世界疫情大流行有几次,世界发生了几次大疫情
1. 世界历史上重大疫情回顾:从SARS到新冠疫情
1.1 SARS疫情的爆发与影响
- 2003年的SARS疫情是全球公共卫生史上的一个重要节点。这场疫情最早在中国广东出现,随后迅速扩散至世界各地。
- 疫情持续时间从2002年11月开始,直到2003年7月才逐渐平息。
- 在这场疫情中,中国内地成为受影响最严重的地区之一,累计感染超过5000人,死亡人数接近400人。
- SARS病毒的高致死率和快速传播能力让全球各国重新审视自身的公共卫生体系。
- 这次疫情也促使国际社会加强了对传染病防控的合作机制。
1.2 H1N1流感大流行的全球扩散
- 2009年的H1N1流感被称为“猪流感”,最初在墨西哥和美国被发现。
- 疫情很快蔓延至全球,最终影响了214个国家和地区。
- 虽然H1N1的死亡率相对较低,仅为0.1%,但其传播速度极快,造成数千万人感染。
- WHO将这次疫情列为“全球流感大流行”,显示出其对全球健康的深远影响。
- 这次疫情也让人们意识到,即使是低致死率的病毒也可能带来巨大的社会和经济冲击。
1.3 埃博拉病毒在西非的肆虐与国际应对
- 2014年爆发的埃博拉疫情主要集中在西非的几内亚、利比里亚和塞拉利昂。
- 病毒的高致死率(50%-90%)使得疫情变得极其危险,医疗资源严重不足。
- 埃博拉病毒通过直接接触传播,给当地居民带来了极大的恐惧和不安。
- 国际社会随后展开大规模援助行动,包括派遣医疗人员和提供物资支持。
- 这场疫情暴露了发展中国家在公共卫生方面的薄弱环节,也推动了全球卫生合作的进一步深化。
1.4 新冠疫情的全球性挑战与社会变革
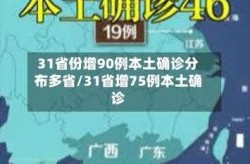
- 新冠疫情自2019年底在中国武汉爆发以来,迅速演变为全球性危机。
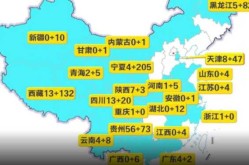
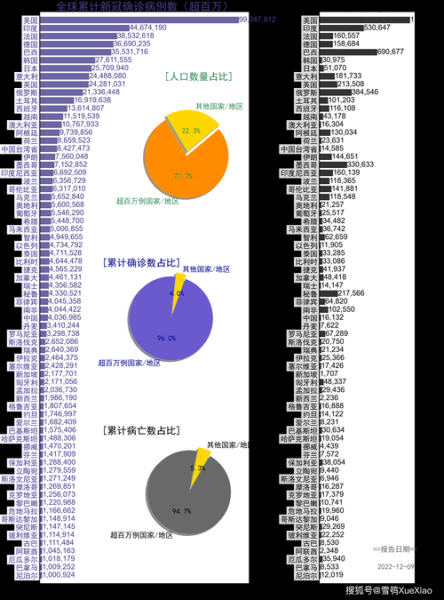
- 截至2025年,全球已有超过6亿人感染,死亡人数超过2000万。
- 疫情不仅对健康构成威胁,还引发了全球经济衰退和社会结构的变化。
- 封锁措施、远程办公、线上教育等新生活方式成为常态。
- 这场疫情让全世界更加关注公共卫生安全,并推动了疫苗研发和国际合作的加速。
2. 全球大流行病的次数与时间表分析
2.1 世界历史上几次大疫情的统计与分类
- 自2000年以来,全球范围内发生了多次具有全球影响力的疫情,其中最具代表性的包括SARS、H1N1流感、埃博拉和新冠疫情。
- 这些疫情虽然在病毒类型、传播方式和影响范围上有所不同,但都对全球公共卫生体系提出了严峻挑战。
- 按照疫情的严重程度和影响范围,可以将这些事件划分为“全球性大流行”或“国际关注的突发公共卫生事件”。
- 每一次疫情的发生都推动了全球卫生政策的调整和国际合作机制的完善。
- 通过对这些疫情的梳理,有助于更好地理解人类在面对未知病毒时的应对能力和历史经验。
2.2 疫情爆发的时间线梳理
- 2003年的SARS疫情是21世纪初最严重的传染病之一,从2002年11月开始,持续到2003年7月。
- 2009年的H1N1流感在4月首次被发现,随后迅速蔓延至全球,并在2010年8月基本结束。
- 埃博拉疫情始于2014年2月,主要集中在西非地区,直到2016年1月才逐步得到控制。
- 新冠疫情自2019年12月在中国武汉出现后,迅速扩散至全球,至今仍在持续。
- 这些疫情的时间跨度各不相同,但都表现出极强的传播力和对社会秩序的冲击力。
2.3 不同疫情对人类社会的影响对比
- SARS疫情虽然持续时间较短,但其高致死率和快速传播引发了全球对公共卫生安全的重视。
- H1N1流感虽然死亡率低,但因感染人数众多,对医疗系统和经济造成巨大压力。
- 埃博拉疫情因高致死率和医疗资源匮乏,导致多个国家陷入混乱,也暴露了发展中国家的脆弱性。
- 新冠疫情不仅影响健康,还改变了人们的日常生活方式和社会运行模式。
- 每一次疫情都在不同层面上塑造了人类社会的未来,提醒我们加强预防和应对能力的重要性。
3. 疫情背后的公共卫生体系反思
3.1 国际卫生组织在疫情中的角色
- 世界卫生组织(WHO)作为全球公共卫生的协调者,在每一次疫情中都扮演着关键角色。
- 从SARS到新冠疫情,WHO通过发布疫情通报、制定防控指南和协调国际援助等方式发挥影响力。
- 然而,面对突发疫情时,WHO的反应速度和决策效率常常受到质疑,尤其是在信息透明度和资源调配方面。
- 在埃博拉疫情期间,WHO的初期应对被认为迟缓,导致疫情进一步扩散。
- 新冠疫情期间,WHO的权威性和公信力也受到挑战,部分国家对其建议持保留态度。
3.2 各国公共卫生应急机制的差异
- 不同国家在面对疫情时的反应能力差异显著,这与各国的公共卫生体系成熟度密切相关。
- 高收入国家通常拥有更完善的医疗基础设施和快速响应机制,能够在疫情初期有效控制传播。
- 低收入国家由于医疗资源匮乏、检测能力有限,往往成为疫情爆发的“重灾区”。
- 例如,西非在埃博拉疫情中因缺乏专业医护人员和防疫设备,导致疫情失控。
- 这种差异不仅影响了疫情的控制效果,也加剧了全球范围内的不平等现象。
3.3 疫情暴露的全球合作短板
- 疫情的发生往往跨越国界,需要全球范围内的协作才能有效应对。
- 然而,现实中各国往往优先考虑自身利益,导致信息共享和资源调配出现障碍。
- 在新冠疫情初期,一些国家采取了严格的边境管控措施,阻碍了疫苗和医疗物资的流通。
- 全球范围内缺乏统一的疫情监测和预警系统,使得疫情扩散难以及时遏制。
- 这些问题反映出国际合作机制仍需进一步完善,以应对未来可能发生的更大规模疫情。
4. 未来如何防范和应对全球性疫情
4.1 加强全球公共卫生预警系统
- 疫情的爆发往往具有突发性和不可预测性,建立高效的全球公共卫生预警系统是关键。
- 通过大数据、人工智能和实时监测技术,可以更快识别潜在疫情风险并发出早期警报。
- 各国应加强数据共享机制,确保疫情信息能够第一时间传递到国际组织和相关国家。
- 建立统一的疫情监测平台,有助于提升全球对新发传染病的反应速度和准确性。
- 预警系统的完善不仅能减少疫情扩散的可能性,还能为各国争取宝贵的防控时间。
4.2 提升医疗资源分配与公平性
- 医疗资源的不均衡分布是全球疫情防控中的重大挑战,尤其是在低收入国家。
- 加强全球医疗物资储备体系建设,确保在疫情爆发时能迅速调配疫苗、药品和防护设备。
- 推动国际合作,帮助发展中国家改善医疗基础设施,提高基层防疫能力。
- 建立公平的疫苗分配机制,避免因经济差异导致部分国家长期处于高风险中。
- 医疗资源的合理分配不仅关乎生命安全,也关系到全球社会的稳定与发展。
4.3 推动国际合作与信息共享机制
- 全球化背景下,任何国家都无法单独应对大规模疫情,必须依靠国际合作。
- 建立更加透明和高效的国际信息共享平台,确保疫情数据能够及时、准确地传播。
- 强化世界卫生组织等国际机构的作用,使其在疫情应对中更具权威性和执行力。
- 推动多边合作框架,制定统一的疫情防控标准和行动指南,减少各国之间的分歧。
- 国际合作不仅是应对疫情的需要,更是构建人类命运共同体的重要基础。
(世界疫情大流行有几次,世界发生了几次大疫情)
本文系发布作者个人观点,不代表梅花号立场,转载请注明出处!