2022疫情三年一览表,2019—2022年疫情回顾
1. 全球疫情三年发展回顾:2019至2022年疫情时间线
1.1 疫情爆发初期:2019年底至2020年初的全球蔓延
2019年底,新冠疫情在武汉首次被发现,随后迅速扩散至全球。这一阶段的特点是信息不透明、医疗资源紧张以及公众对病毒的认知不足。各国在初期采取了不同程度的防控措施,包括限制旅行、关闭边境和实施隔离政策。这一时期的混乱与不确定性让许多人第一次感受到全球性公共卫生危机的冲击。
1.2 2020年全球应对措施与疫情高峰
2020年成为全球抗疫的关键一年。许多国家进入紧急状态,学校停课、企业停工,人们的生活方式发生巨大变化。世界卫生组织宣布新冠疫情为全球大流行。这一年中,确诊病例和死亡人数迅速攀升,医疗系统面临前所未有的压力。同时,全球科学家加快研究,为后续疫苗研发奠定了基础。
1.3 2021年疫苗研发与接种进程
2021年,全球疫苗研发取得重大突破,多款疫苗陆续获批并投入使用。各国开始大规模接种,尤其是高风险人群优先获得保护。尽管疫苗的推广带来了希望,但分配不均、疫苗犹豫等问题依然存在。这一年,全球逐步适应与病毒共存的新常态,部分国家开始放松防疫措施。
1.4 2022年疫情变化与防控策略调整
2022年,疫情进入新的阶段。病毒变异加速,奥密克戎等变种病毒引发新一轮感染潮。一些国家调整防控策略,从严格封锁转向更加灵活的管理方式。与此同时,全球范围内的疫苗接种率持续提升,重症和死亡病例比例有所下降。这一年的变化表明,人类正在逐步学会与病毒长期共处。
2. 2022年全球疫情数据统计分析
2.1 累计确诊病例与死亡病例数据
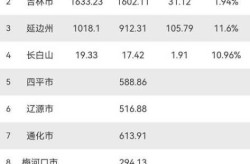
2022年,全球新冠疫情依然严峻,累计确诊病例数达到368,414,118例,远超前两年的总和。这一数字背后是无数家庭的悲痛与挣扎。与此同时,累计死亡病例数为1,220,254例,虽然比2021年有所下降,但仍是全球公共卫生体系面临的重要挑战。这些数据反映出病毒传播的持续性和对人类健康的深远影响。
2.2 各国疫情严重程度对比
不同国家在2022年的疫情表现差异显著。一些国家因严格的防疫措施和高疫苗接种率,感染和死亡人数相对较低;而另一些国家则因防控不力、医疗资源不足等问题,疫情形势更加严峻。例如,部分欧洲国家在2022年经历了多轮感染高峰,而亚洲部分地区则因政策调整较快,疫情得到一定控制。这种对比揭示了各国在应对疫情时的不同策略和效果。
2.3 土库曼斯坦作为唯一无病例国家的特殊性
在2022年全球疫情肆虐的背景下,土库曼斯坦成为唯一一个没有报告确诊病例的国家。这一现象引发了广泛讨论。有观点认为,该国采取了严格的边境管控和信息封锁措施,从而有效避免了病毒的传播。然而,也有质疑声音指出,这一数据的真实性值得进一步核实。无论如何,土库曼斯坦的独特情况为全球疫情防控提供了新的思考方向。
3. 2019—2022年全球疫苗接种情况汇总
3.1 疫苗接种剂次与覆盖率变化趋势
2019年底,新冠疫情突如其来,全球医疗系统面临前所未有的压力。疫苗的研发成为各国关注的焦点。2020年,全球疫苗接种工作全面启动,尽管初期面临生产、分配和接种能力不足的问题,但接种剂次迅速增长,覆盖人群逐步扩大。进入2021年,随着多款疫苗获批上市,接种速度进一步加快,全球疫苗接种率显著提升。到了2022年,疫苗接种已成为各国防控疫情的核心策略之一,尽管部分国家因疫情反复出现接种瓶颈,但整体覆盖率仍保持在较高水平。
3.2 不同地区疫苗接种率差异分析
全球疫苗接种率呈现出明显的区域差异。高收入国家如美国、英国、德国等,在疫苗研发和分发方面具有明显优势,接种率普遍超过70%,部分地区甚至接近90%。相比之下,中低收入国家在疫苗获取和接种能力上存在较大挑战,尤其是非洲和南亚部分地区,接种率长期处于较低水平。这种差距不仅反映了各国公共卫生体系的差异,也凸显了全球疫苗公平分配的重要性。
3.3 疫苗在遏制疫情传播中的作用评估
疫苗作为控制疫情的重要工具,在2019—2022年间发挥了关键作用。通过大规模接种,许多国家成功降低了感染率和重症率,减少了医疗系统的负担。特别是在2021年和2022年,疫苗接种成为遏制病毒变异株传播的关键手段。然而,疫苗的有效性也受到病毒变异的影响,部分国家不得不调整接种策略,增加加强针接种比例。尽管如此,疫苗仍然是全球应对疫情最有效的公共健康干预措施之一。
4. 三年来疫情流行趋势与数据变化
4.1 每年累计感染与死亡人数增长曲线
2020年,全球疫情进入全面爆发阶段,累计确诊病例数达到8294万例,死亡病例超过192万例。这一年,病毒的高传染性和未知性让各国措手不及,医疗资源紧张成为普遍现象。到了2021年,疫情持续蔓延,累计确诊病例数翻倍至2亿多,死亡病例也上升至352万例。这一年,疫苗开始大规模接种,但病毒变异带来的新挑战也让防控形势更加复杂。2022年,全球疫情进入新的阶段,累计确诊病例突破3.68亿,死亡病例为122万例。尽管感染人数仍在增长,但死亡率明显下降,反映出疫情防控措施和疫苗接种的积极影响。
4.2 发病率与死亡率的变化趋势
疫情初期,全球发病率较低,2020年发病率为10.67%,随着疫情扩散,2021年发病率迅速攀升至26.04%。到了2022年,发病率进一步升高至46.98%。这表明疫情在不同地区呈现出明显的波动性。死亡率方面,2020年为24.82/10万,2021年升至44.90/10万,而到2022年,死亡率回落至15.56/10万。这种变化不仅反映了病毒传播模式的演变,也说明了医疗条件改善、疫苗普及和防疫政策调整的综合效果。
4.3 病死率的显著下降原因探讨
从2020年的2.33%到2021年的1.72%,再到2022年的0.33%,病死率的大幅下降令人关注。这一变化背后有多重因素。首先,疫苗接种的广泛推广有效降低了重症和死亡风险。其次,医疗技术的进步和治疗方案的优化提高了患者生存率。此外,各国在疫情应对中积累了更多经验,采取了更精准的防控措施,减少了不必要的感染和死亡。最后,病毒本身的变异也可能导致其致病性有所减弱,使得整体病死率下降。这些因素共同作用,使2022年的疫情在规模扩大同时,死亡人数相对减少。
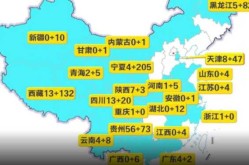
5. 全球不同地区疫情分布特征
5.1 美洲地区的疫情状况与应对措施
美洲地区在疫情初期就面临严峻挑战,尤其是美国和巴西,成为全球疫情最严重的国家之一。2020年,美国确诊病例迅速攀升,医疗系统一度濒临崩溃。随着疫苗接种的推进,2021年疫情有所缓解,但病毒变异带来的新一波感染仍持续影响该地区。2022年,美洲国家逐步调整防控策略,更多依赖疫苗和自然免疫来控制疫情。各国在应对过程中也展现出不同的政策风格,有的采取严格封锁,有的则更注重经济恢复。
5.2 欧洲、东地中海及东南亚的疫情发展
欧洲在2020年底至2021年初经历了多轮疫情高峰,法国、英国、意大利等国都曾实施全国性封锁。疫苗接种的推进在2021年下半年带来一定缓解,但2022年冬季再次出现感染高峰。东地中海地区,如伊朗和土耳其,疫情波动较大,医疗资源紧张成为长期问题。东南亚国家如印度、菲律宾,在疫情初期受到严重冲击,随后通过加强防疫措施和疫苗接种逐步稳定局势。这些地区的共同特点是疫情反复,防控压力持续存在。
5.3 非洲与西太平洋地区的疫情挑战
非洲地区整体疫情数据相对较低,但实际感染人数可能被低估。由于医疗资源有限,许多国家难以进行大规模检测和追踪,导致疫情传播难以全面掌握。此外,疫苗接种率较低也加剧了疫情风险。西太平洋地区,包括中国、日本、韩国等国家,在疫情初期采取了严格的防控措施,有效控制了疫情扩散。然而,随着病毒变异和国际交流增加,2022年部分国家仍面临局部反弹的风险。这些地区的共同点是高度依赖公共卫生体系和国际合作来应对疫情。
6. 经济水平与疫情应对能力的关系
6.1 高收入国家的疫情防控成效
高收入国家在疫情应对中展现出更强的资源调配能力和技术优势。这些国家拥有完善的医疗体系、充足的疫苗供应以及高效的公共卫生管理机制。例如,美国、德国、日本等国在疫情初期迅速建立检测网络,并通过大规模接种计划降低感染率和死亡率。同时,高收入国家能够更快地推出经济救助政策,减少疫情对社会和经济的冲击。这些因素共同作用,使得高收入国家在疫情应对中表现相对稳定。
6.2 中低收入国家面临的困境与挑战
相比高收入国家,中低收入国家在疫情应对中面临更多困难。这些国家往往缺乏足够的医疗设备、药品和专业医护人员,导致疫情爆发时难以有效控制。此外,疫苗接种率普遍较低,部分国家甚至无法获得稳定的疫苗供应。经济基础薄弱也使得政府难以实施大规模的经济救助措施,民众生活受到严重影响。疫情带来的长期影响可能进一步加剧社会不平等,成为未来发展的重大隐患。
6.3 国际援助与全球合作的重要性
在全球化背景下,疫情的传播不受国界限制,任何国家都无法单独应对。国际援助和全球合作成为缓解疫情危机的关键手段。世界卫生组织、联合国以及多国政府通过提供疫苗、医疗物资和资金支持,帮助中低收入国家提升防疫能力。这种跨国协作不仅有助于遏制疫情蔓延,也为构建更加公平和可持续的全球公共卫生体系奠定了基础。未来,加强国际合作将成为全球应对突发公共卫生事件的重要方向。
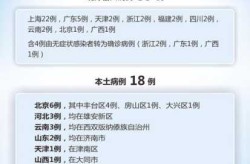
7. 中国大陆疫情发展阶段与防控策略
7.1 2020年上半年大规模爆发阶段
2020年初,新冠疫情在中国迅速蔓延,成为全球最早受到严重冲击的国家之一。武汉作为首发地,短时间内面临医疗资源紧张、人员流动失控等问题。政府采取了严格的封城措施,以控制病毒传播。这一阶段的防控重点在于阻断传染链,同时加快核酸检测和隔离管控。尽管初期面临巨大压力,但通过全国范围内的动员和协作,疫情在几个月内得到有效遏制。
7.2 2020年6月至2021年3月的动态清零政策
随着疫情形势逐渐稳定,中国开始实施“动态清零”策略,强调对每一起新增病例进行精准防控。这一阶段的防控措施包括严格入境管理、区域封控、大规模核酸检测以及社区网格化管理。动态清零政策在很大程度上避免了大规模感染,保障了社会秩序和经济运行。与此同时,国内疫苗研发和接种工作也全面展开,为后续疫情防控打下基础。
7.3 2021年3月至2022年3月的疫苗接种与常态化防控
进入2021年后,中国加速推进疫苗接种工作,逐步构建起免疫屏障。各地根据实际情况调整防控措施,从最初的严格封控转向更加灵活的常态化管理。这一阶段的防控重点在于平衡疫情防控与经济发展,确保社会正常运转。同时,针对变异病毒株的出现,防疫政策也在不断优化,例如加强重点人群保护、提升医疗救治能力等。到2022年,全国范围内已基本完成第一轮疫苗接种,为后续疫情应对提供了有力支撑。
8. 从疫情中汲取的经验与未来展望
8.1 全球公共卫生体系的反思与改进方向
疫情三年,全球公共卫生体系经历了前所未有的考验。许多国家在初期应对不力,暴露出医疗资源分配不均、信息共享机制缺失等问题。这促使各国重新审视自身的公共卫生系统,加强应急响应能力。未来,建立更高效、透明、联动的全球卫生治理体系成为重要课题。通过完善预警机制、提升基层医疗水平、强化数据共享,可以有效降低未来类似危机带来的冲击。
8.2 疫苗研发与国际合作的新机遇
疫苗的研发和推广是过去三年最突出的成果之一。从最初的快速研发到全球范围内的大规模接种,疫苗不仅挽救了无数生命,也推动了科学合作的深化。未来,疫苗技术将更加精准、个性化,同时国际合作也将更加紧密。跨国科研协作、疫苗公平分配、知识产权共享等议题将成为全球关注的焦点。只有通过开放合作,才能真正实现全球健康安全。
8.3 应对未来突发公共卫生事件的策略建议
疫情让人类深刻认识到,面对未知病毒,提前准备比事后补救更重要。未来,应建立更完善的疾病监测网络,提高对新型病原体的识别能力。同时,政府、企业和公众需共同参与,形成多层次的应对机制。例如,加强社区防疫能力、提升公众健康素养、优化应急物资储备等。这些措施不仅能应对下一次疫情,也能为其他突发事件提供保障。未来的挑战依然存在,但只要我们从中吸取教训,就能更好地迎接未知的明天。
本文系发布作者个人观点,不代表梅花号立场,转载请注明出处!