肺部病毒感染最坏结果,病毒性肺部感染
1. 肺部病毒感染最坏结果概述
肺部病毒感染的严重性分析
肺部病毒感染并不是简单的感冒或流感,它可能引发一系列严重的健康问题。尤其在免疫力较低的人群中,病毒更容易突破身体防线,导致病情迅速恶化。病毒不仅攻击肺部,还可能影响全身多个器官,带来不可逆的损伤。病毒性肺部感染的临床表现与风险
患者在感染后可能会出现高烧、咳嗽、呼吸困难等症状。这些症状看似普通,但若不及时干预,极易发展为重症。尤其是老年人和慢性病患者,他们的身体恢复能力较弱,感染后的风险更高,死亡率也显著上升。最坏结果的定义与分类
肺部病毒感染的最坏结果通常包括急性呼吸窘迫综合征(ARDS)、肺水肿、肺纤维化、多器官功能衰竭甚至死亡。这些情况一旦发生,往往意味着生命处于极度危险之中。了解这些后果,有助于提高公众对病毒性肺部感染的认知和防范意识。
2. 急性呼吸窘迫综合征(ARDS):病毒性肺部感染的致命并发症
ARDS的病理机制与病毒性肺炎的关系
当病毒侵入肺部后,会直接破坏肺泡上皮细胞,导致肺部组织受损。这种损伤会引发强烈的炎症反应,使肺部充满液体和细胞碎片,形成一种称为透明膜的结构。这些变化最终可能导致急性呼吸窘迫综合征(ARDS),这是一种严重的肺功能障碍,患者无法获得足够的氧气。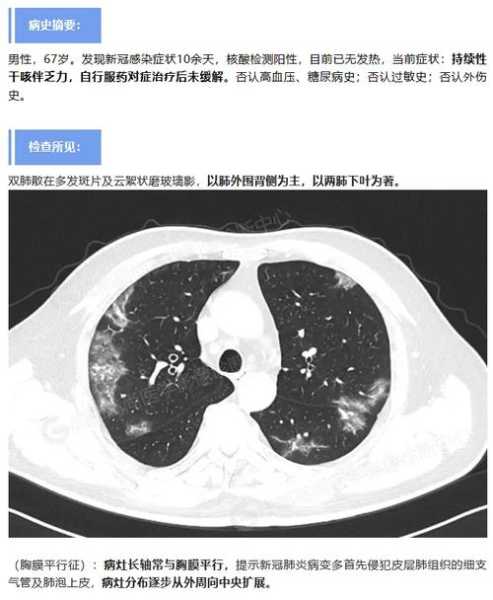 (肺部病毒感染最坏结果,病毒性肺部感染)
(肺部病毒感染最坏结果,病毒性肺部感染)ARDS的临床表现及诊断标准
ARDS的典型症状包括严重呼吸困难、低氧血症和双肺弥漫性浸润影。患者常常需要机械通气来维持生命。医生通过胸部X光或CT扫描、动脉血气分析等手段来确诊ARDS。早期识别和干预是提高生存率的关键。ARDS对患者生存率的影响
ARDS是病毒性肺部感染最危险的并发症之一,其死亡率较高。尤其是在重症患者中,ARDS往往意味着病情已经进入不可逆阶段。即使经过积极治疗,部分患者仍可能因多器官衰竭而失去生命。因此,了解ARDS的风险并采取预防措施至关重要。
3. 肺水肿与肺纤维化:病毒性肺部感染的长期影响
肺水肿的发生机制与临床意义
病毒性肺部感染后,肺部血管通透性增加,液体和蛋白质渗入肺泡,导致肺水肿。这种现象会让肺部变得沉重、充血,影响氧气交换功能。肺水肿不仅加重呼吸困难,还可能引发心力衰竭,进一步威胁患者生命。对于康复期患者来说,肺水肿可能是后续恢复过程中的一个持续挑战。肺纤维化的形成过程与后果
在病毒性肺炎后期,肺部组织可能会经历修复与瘢痕化的过程。如果炎症反应过于强烈或持续时间过长,肺泡结构会被纤维组织取代,形成肺纤维化。这种变化会显著降低肺部弹性,使呼吸变得更加困难。肺纤维化一旦发生,通常不可逆,严重影响患者的生活质量,甚至可能导致慢性呼吸衰竭。肺部结构改变对生活质量的影响
肺水肿和肺纤维化都会让患者的日常活动变得艰难。即使是简单的走路、说话,也可能引发气短和疲劳。长期下来,患者容易出现焦虑、抑郁等心理问题。此外,肺部结构的改变还可能增加再次感染的风险,形成恶性循环。因此,关注肺部健康不仅是治疗急性感染的关键,也是保障长期生活质量的重要环节。
4. 多器官功能衰竭:病毒性肺部感染的全身性危害
病毒对其他器官系统的直接损伤
病毒性肺部感染不仅局限于肺部,还可能通过血液或免疫反应影响其他重要器官。例如,病毒可以直接侵入肾脏和肝脏细胞,导致肾功能下降和肝功能异常。这种多系统受累使得病情复杂化,增加了治疗难度。在严重感染情况下,多个器官同时出现功能障碍,形成多器官功能衰竭。免疫系统紊乱引发的多器官损害
病毒感染会激活体内的免疫反应,但过度的免疫反应反而会对自身组织造成伤害。炎症因子大量释放,可能引发全身性炎症反应综合征(SIRS),进而影响心脏、大脑、肾脏等多个器官。免疫系统的失控不仅加重肺部损伤,还会导致器官供血不足,进一步加剧功能衰竭的风险。多器官功能衰竭的治疗挑战
多器官功能衰竭是病毒性肺部感染最严重的后果之一,治疗难度大且预后较差。患者需要接受综合支持治疗,包括机械通气、血液净化、营养支持等。然而,由于各器官功能受损程度不一,治疗方案往往难以精准匹配。此外,患者免疫力低下,容易继发感染,使治疗过程更加复杂。面对这种情况,医疗团队需要高度协作,才能尽可能提高患者的生存机会。
5. 病毒性肺部感染的病理机制解析
病毒对肺泡上皮细胞的直接损伤
病毒性肺部感染最直接的破坏来自病毒对肺泡上皮细胞的攻击。这些细胞是气体交换的关键部位,一旦被病毒感染,其结构和功能会迅速受损。病毒通过吸附、侵入和复制过程,导致细胞破裂或凋亡,进而影响氧气和二氧化碳的正常交换。这种直接损伤是肺部感染初期的重要表现,也是病情恶化的起点。炎症反应与免疫介导的组织损伤
当病毒入侵肺部后,身体会启动免疫防御机制。然而,过度的炎症反应反而会对肺部组织造成二次伤害。免疫细胞如巨噬细胞和中性粒细胞被激活,释放大量炎性因子,导致肺部充血、水肿和渗出。这种免疫介导的损伤不仅加剧了肺部病变,还可能引发全身性的炎症反应,进一步加重病情。病毒诱导的肾细胞与肝细胞凋亡
除了对肺部的直接打击,病毒还能通过血液循环影响其他器官。肾脏和肝脏作为重要的代谢和排毒器官,容易受到病毒的影响。病毒进入这些细胞后,会干扰其正常功能,甚至引发细胞凋亡。这种多器官受累的现象使得患者整体状况急剧恶化,增加了治疗的复杂性和难度。
6. 病毒性肺炎的病理变化与进展
弥漫性肺泡损伤的特征
病毒性肺炎最显著的病理变化之一是弥漫性肺泡损伤。这种损伤表现为肺泡上皮细胞广泛受损,肺泡结构被破坏,导致气体交换功能严重下降。肺泡内出现渗出液和炎性细胞浸润,使得肺部组织变得僵硬,呼吸困难加剧。这一过程往往是病情快速恶化的关键信号,直接关系到患者是否能够维持基本的氧气供应。透明膜形成的病理意义
在病毒性肺炎的发展过程中,肺泡内会形成一种特殊的透明膜。这种膜由纤维蛋白、细胞碎片和炎性物质组成,覆盖在肺泡表面,阻碍了氧气的正常扩散。透明膜的出现标志着肺部病变进入了一个更为严重的阶段,也是急性呼吸窘迫综合征(ARDS)的重要标志。它的存在不仅加重了呼吸困难,还可能引发更广泛的肺部损伤。病毒性肺炎向ARDS的快速进展
病毒性肺炎在某些情况下可能迅速发展为急性呼吸窘迫综合征(ARDS)。这一转变通常发生在免疫系统对病毒的过度反应之后,导致肺部炎症失控,肺泡大量渗出,最终造成严重的低氧血症。ARDS的发生意味着患者的肺部已经无法维持正常的气体交换,必须依靠机械通气等重症监护手段才能维持生命。这一过程往往进展迅速,对患者的生命构成极大威胁。
7. 病毒性肺部感染的影像学表现与诊断
影像学检查在肺部病毒感染中的作用
影像学检查是评估病毒性肺部感染的重要工具,尤其在早期识别病变、判断病情严重程度和指导治疗方面具有不可替代的价值。通过X光、CT等影像技术,医生可以直观看到肺部组织的变化,如炎症区域、渗出液分布以及是否出现纤维化等病理改变。这些信息对于制定个体化的治疗方案至关重要。不同年龄与免疫状态下的影像差异
不同年龄段和免疫状态的患者,在影像学表现上存在明显差异。儿童和老年人由于免疫系统功能较弱,肺部感染可能更迅速进展,影像上常表现为广泛的斑片状阴影或实变。而免疫功能正常的成年人,影像表现可能较为局限,但同样需要密切观察。此外,免疫抑制人群如接受化疗或器官移植者,影像变化往往更为复杂,需结合临床综合判断。影像表现对病情评估的价值
影像学表现不仅是诊断的依据,更是病情评估的关键指标。通过对比不同时间点的影像资料,医生可以判断病变是否在进展或好转,从而调整治疗策略。例如,CT扫描中如果出现“白肺”现象,提示肺部炎症已非常严重,可能需要立即采取重症监护措施。影像学数据还能帮助预测患者的预后,为后续治疗提供重要参考。
8. 预防与治疗策略:降低病毒性肺部感染最坏结果的关键
疫苗接种与抗病毒药物的应用
疫苗接种是预防病毒性肺部感染最有效的手段之一,尤其针对流感病毒、呼吸道合胞病毒(RSV)和新冠病毒等常见病原体。通过接种疫苗,可以显著降低感染风险,并减轻感染后的病情严重程度。此外,抗病毒药物如奥司他韦、瑞德西韦等,在病毒感染早期使用能有效抑制病毒复制,减少肺部损伤和并发症的发生。对于高风险人群,如老年人、儿童和慢性病患者,及时使用抗病毒药物尤为重要。支持性治疗与重症监护措施
对于已经发生严重肺部感染的患者,支持性治疗是维持生命体征和促进恢复的关键。包括氧疗、机械通气、液体管理和营养支持等。在出现急性呼吸窘迫综合征(ARDS)时,可能需要进入重症监护室(ICU),接受更高级的生命支持措施。同时,控制炎症反应和避免继发感染也是治疗的重要环节。合理使用抗生素和免疫调节剂,有助于减少肺部进一步损伤,提高生存率。未来研究方向与公共卫生应对
随着病毒性肺部感染的不断演变,科研人员正在探索更有效的预防和治疗方法。例如,开发广谱抗病毒药物、改进疫苗技术以及研究新型免疫疗法,都是当前的研究热点。同时,公共卫生层面也需要加强监测体系,提升社区防控能力,确保在疫情爆发时能够迅速响应。通过全民健康教育和科学传播,提高公众对病毒性肺部感染的认识,也能有效减少疾病的传播和危害。
本文系发布作者个人观点,不代表梅花号立场,转载请注明出处!